|
Fratture
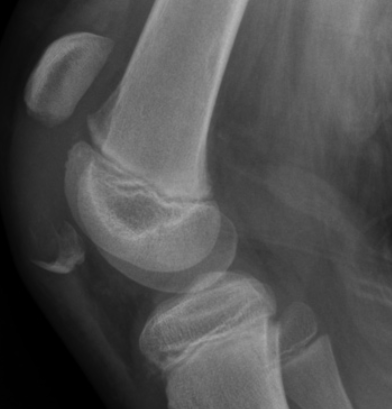
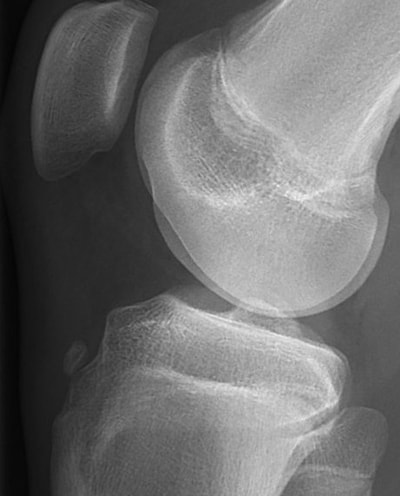
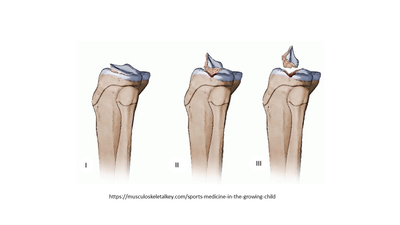
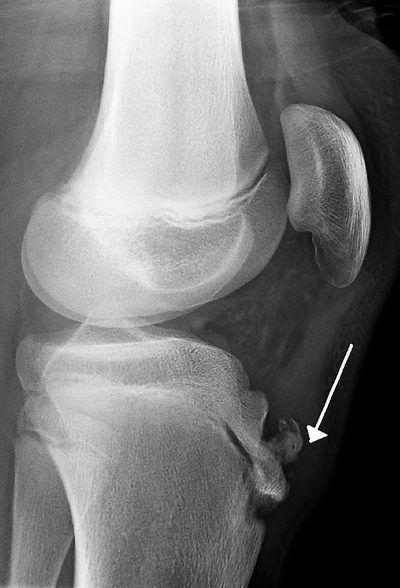
Avulsioni rotulee Le fratture da avulsione del polo inferiore o superiore della rotula sono rare e costituiscono circa l'1% di tutte le fratture dei bambini. La bassa incidenza può essere dovuta al minor stress sulla rotula grazie all'elasticità dei tessuti molli e alla natura mobile della rotula. Inoltre, lo spesso strato di cartilagine può fungere da "ammortizzatore". Un'avulsione del polo superiore della rotula è un evento molto raro. Più frequente, è invece un'avulsione del polo inferiore della rotula che in genere si verifica a causa di una trauma acuto e deve essere differenziata dalla sindrome di Sinding-Larsen-Johansson. L'avulsione implica un distacco di un piccolo frammento osseo dal polo inferiore della rotula come un "calzino che si sfila dal piede". Questa lesione si verifica tendenzialmente tra gli 8 ed i 12 anni. Il meccanismo di lesione è determinato da una contrazione longitudinale del muscolo quadricipite contro resistenza. La presentazione clinica è data solitamente da un dolore significativo con una grave emartro del ginocchio. L'estensione completa e l'innalzamento della gamba mantenendola dritta è difficile o impossibile e la rotula di solito è risalita. Le radiografie, in particolare la proiezione laterale, mostra un piccolo frammento osseo che si strappa dal polo inferiore della rotula ed una rotula alta (fig.1). Il trattamento è chirurgico e consiste nella riduzione anatomica del frammento. In genere la sintesi si effettua con cerchiaggi metallici intorno a viti o fili di Kirschner. Infine è necessaria l'immobilizzazione per un breve periodo (da 3 a 4 settimane) seguita da fisiochinesiterapia. Frattura della tuberosità tibiale Le fratture da avulsione della tuberosità tibiale non sono comuni ma si possono verificare in soggetti di età compresa tra i 13 ed i 16 anni in genere a seguito di un salto. Il rapporto maschio-femmina è di circa 5:1 e sono state riportate fratture bilaterali. Il paziente in genere mantiene l'articolazione tra i 20 ° e 40 °, spesso si riscontra un emartro mentre la risalita della rotula dipende dallo spostamento quantitativo del tubercolo. Le radiografie standard, in particolare la proiezione laterale, confermano la diagnosi (fig.2). Se la frattura è poco scomposta o composta, si può trattare conservativamente con un gesso per 3 a 4 settimane per consentire la guarigione della frattura. In caso di fratture scomposte, è necessaria una riduzione chirurgica a cielo aperto e relativa fissazione della frattura per ottenere l'allineamento anatomico e ripristinare il meccanismo quadricipite-rotula. Come con altre fratture, quella della tuberosità tibiale può estendersi alla fisi prossimale della tibia quindi è fondamentale un follow-up postoperatorio per monitorare segni di evoluzione della tibia in recurvato o altre deformità angolari. Spine tibiali (eminenza intercondilare) Le fratture delle spine tibiali si verificano a causa di un'avulsione condroepifisaria dell'inserzione del legamento crociato anteriore dall'eminenza tibiale. Sono ritenute l'equivalente pediatrico delle lesioni del corpo del LCA negli adulti anche se recenti evidenze mostrano come possano verificarsi lesioni al corpo del LCA anche nei bambini e viceversa che la avulsioni della spina tibiali siano più frequenti di quanto si pensasse in precedenza anche negli adulti. I pazienti presentano tipicamente un ginocchio gonfio, doloroso e spesso non sono in grado di caricare il peso sull'arto affetto. Le radiografie in proiezione laterale sono spesso diagnostiche, sebbene la risonanza magnetica possa essere utile per identificare eventuali lesioni meniscali. La classificazione è quella di Meyers e McKeever (fig.3 e 4). Il trattamento dipende dal grado. Per il primo grado, il secondo senza lassità e fratture di grado II o III che vengono ridotte con successo con manovre incruente è possibile il trattamento con immobilizzazione in gesso. Le avulsioni di grado II con lassità e III non riducibili vengono trattate chirurgicamente. La riduzione artroscopica o aperta con fissazione interna della spina viene eseguita usando suture o viti cannulate. I pazienti attraversano poi una fase post-operatoria con tutore articolato e riabilitazione specifica. Lesione ai legamenti crociati Crociato anteriore (LCA) Le lesioni del LCA sono purtroppo viste con crescente frequenza e gravità. Il meccanismo della lesione è simile a quello degli adulti, con una decelerazione mentre si pianta il piede e si gira nella direzione opposta. Lo stress in valgo risultante provoca uno spostamento anteriore della tibia e una lesione al legamento. I pazienti solitamente riferiscono di sentire nel momento della lesione un "pop" e di solito non sono in grado di continuare l'attività. Spesso si sviluppa una grande emartro (sanguinamento intra-articolare), che limita l'arco di movimento. Alcuni test, tra i quali il test di Lachman è molto utile per la valutazione clinica, sebbene una risonanza magnetica sia il gold standard nella diagnosi. Il legamento può essere completamente o parzialmente lesionato e le opzioni di trattamento dipendono dalla gravità della lesione. La gestione non chirurgica delle lesioni parziali può avere successo nei pazienti più giovani, quelli con un pivot shift test negativo e quelli con meno del 50% del legamento lesionato. A seconda dell'età del paziente e della potenziale crescita rimanente sia femorale distale che prossimale tibiale, il trattamento può consistere in misure conservative o chirurgiche. Tutore e riabilitazione possono essere utilizzati come opzione di trattamento primario, con l'obiettivo di stabilizzare il paziente fino a raggiungere la maturità scheletrica. Ciò può tuttavia comportare una diminuzione del livello di attività, un'instabilità o un aumento del danno intra-articolare, che può avere conseguenze negative a lungo termine come l'artrosi. Gli adolescenti, prossimi alla fine della crescita o che sono scheletricamente maturi, dovrebbero essere sottoposti a ricostruzione del legamento. In quei pazienti, ancora non completamente sviluppati, sono state descritte tecniche di ricostruzione particolari, volte a diminuire il danno epifisario creato dai tunnel durante la ricostruzione, senza quindi compormettere la cresciata ossea. I pazienti attraversano poi una fase post-operatoria con tutore articolato e riabilitazione specifica. Crociato posteriore (LCP) Le lesioni LCP sono rare, la maggior parte dei casi comportano un'avulsione. Il meccanismo della lesione è spesso un colpo anteriore alla tibia a ginocchio flesso. La presentazione clinica è simile a quella descritta per il LCA con emartro di grandi dimensioni e difficoltà nel movimento completo. Le radiografie in proiezione laterale sono spesso utili per mostrare avulsioni ossee e la risonanza magnetica può essere utilizzata per confermare la diagnosi. Il trattamento è solitamente conservativo, a meno che non vi sia una scomposizione significativa o una grave instabilità. Lesioni ai legamenti collaterali La lesione isolata del collaterale mediale (LCM) nei bambini è rara e, ancora più rara quella del collaterale laterale (LCL). Le lesioni dei collaterali sono classificate in gradi da I a III. Le lesioni di I° sono caratterizzate da dolore lungo il decorso del legamento senza instabilità. Le lesioni di II° si verificano quando i legamenti si lacerano parzialmente e sono associate a lassità legamentosa in varo o in valgo che però dimostra un franco "stop" e quindi ancora tenuta. Le lesioni di III° sono lacerazioni complete senza continuità del legamento e sono identificabili clinicamente con un'apertura del ginocchio in varo o valgo senza sensazione di "stop". Le radiografie possono mostrare un'avulsione ossea nell'inserzione del legamento. Queste lesioni generalmente rispondono bene al trattamento conservativo con un periodo di immobilizzazione in tutore articolato per 6 settimane seguito da fisiochinesiterapia. È necessario porre attenzione che non vi siano lesioni concomitanti ai legamenti crociati o instabilità multiplanare. In queste situazioni, dovrebbe essere presa in considerazione la riparazione chirurgica dei legamenti collaterali. Lesioni meniscali I menischi possono essere lesionati in modo acuto con trauma improvviso in associazione ad un processo degenerativo prolungato, come un ginocchio con una lassità cronica del legamento crociato anteriore. I classici segni di lesione meniscale comprendono il blocco e il cedimento articolare, sebbene questi, insieme alla positività al test di McMurray, siano spesso assenti nei bambini. Pertanto, non è raro che le lesioni meniscali, in particolare quelle a menischi discoidi, spesso rimangono non diagnosticate per lunghi periodi di tempo. La risonanza magnetica può essere utile nella diagnosi di queste lesioni. Il trattamento delle lesioni meniscali è ancora alquanto controverso. Una lesione asintomatica ad un menisco discoide viene trattata conservativamente. La meniscectomia parziale o totale sebbene sia stata eseguita nei bambini conduce ad un aumento dello stress sulle cartilagini del ginocchio e quindi a pessimi risultati a lungo termine. Le lesioni meniscali sintomatiche sono trattate con sutura meniscale attraverso tecniche artroscopiche differenti a seconda del tipo e ubicazione della lesione. Lesioni patellofemorali L'instabilità patellofemorale è una delle condizioni più comuni osservate nelle ginocchia in pazienti pediatrici e adolescenti. La maggior parte delle lussazioni o sublussazioni della rotula avvengono lateralmente. Lussazioni o sublussazioni mediali sono estremamente rare e di solito sono il risultato di un colpo diretto o di un danno chirurgico. I pazienti di solito riportano una sensazione di cedimento del ginocchio, la rotula spesso è ridotta spontaneamente o manualmente. I pazienti a seguito dell'infortunio sviluppano un apprehension test positivo. Le radiografie, se eseguite, dovrebbero includere la proiezione antero-posteriore, laterale e di Merchant. Quella laterale è importante per valutare una eventuale displasia della rotula e della troclea femorale. Se indicato, la risonanza magnetica può essere utile per rilevare lesioni condrali, fratture osteocondrali o difetti a livello degli stabilizzatori mediali. Il trattamento non chirurgico, con riduzione e immobilizzazione seguita da riabilitazione e rinforzo è lo standard di trattamento della maggior parte delle lussazioni al primo episodio. Quelle lussazioni che presentano una concomitante lesione condrale, una frattura osteocondrale o una significativa lesioni degli stabilizzatori mediali quali il legamento patello-femorale mediale (MPFL) possono essere candidati per un intervento chirurgico in prima battuta. Osgood-Schlatter
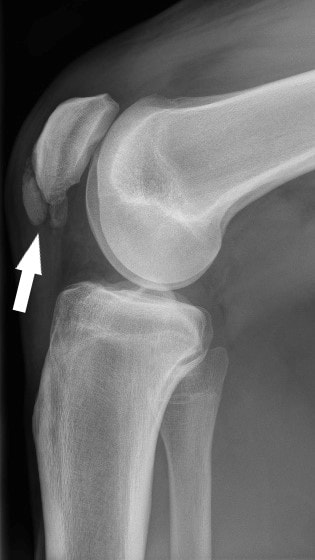
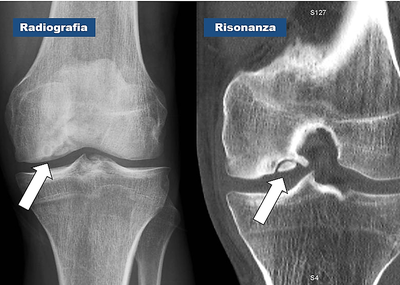
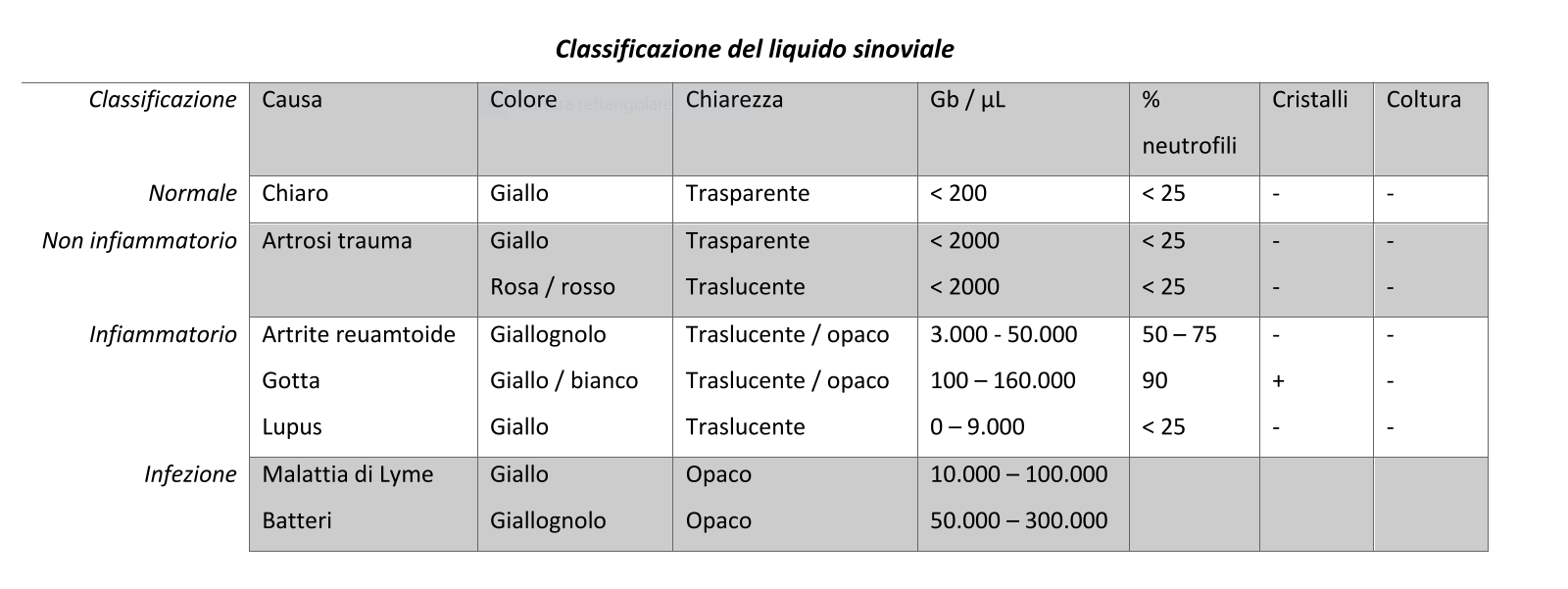
La sindorme di Osgood-Schlatter o osteocondrosi dell'apofisi tibiale anteriore è una causa comune di dolore al ginocchio anteriore nei bambini e negli adolescenti. È causato dalla trazione ripetitiva del tendine rotuleo sul nucleo di ossificazione del tubercolo tibiale. I pazienti sintomatici sono in genere di età compresa tra 8 e 14 anni e il 30% dei pazienti ha un coinvolgimento bilaterale. I sintomi sono in genere esacerbati dalle attività che comportano salti (pallacanestro, pallavolo e corsa) o il contatto diretto del tubercolo al suolo (inginocchiamenti). La valutazione radiografica della patologia mostra l'irregolarità dell'apofisi con separazione dal tubercolo tibiale, mentre allo stadio tardivo si può notare la frammentazione dell'apofisi (img.1). Il trattamento standard non è chirurgico e comprende la crioterapia, limitazione delle attività, farmaci antiinfiammatori per via orale, terapie fisiche e fisiokinesiterapia. Generalmente, la malattia ha un’evoluzione auto-limitante con un completo recupero alla chiusura dei nuclei di accrescimento ossia a sviluppo ultimato. In rari casi recalcitranti, l'escissione chirurgica dell'ossicciolo può dare un buon sollievo dal dolore nei pazienti scheletricamente maturi. Sinding-Larsen-Johansson Anche conosciuta come osteocondrosi del polo inferiore della rotula anch’essa è causa comune di dolore al ginocchio anteriore. La causa è da attribuire alla continua trazione sul polo inferiore della rotula, che porta a calcificazione e ossificazione dell’inserzione. I pazienti sintomatici sono solitamente di età compresa tra i 10 e 12 anni e, come nella Osgood-Schlatter, lamentano dolore correlato all'attività, in particolare con il salto, la corsa e l'inginocchiamento. Il dolore e la tumefazione sono localizzati al polo inferiore della rotula. La valutazione radiografica può mostrare una quantità variabile di calcificazione o ossificazione nel polo inferiore della rotula (img.2). Il trattamento standard è simile: crioterapia, limitazione dell'attività sportive, farmaci antinfiammatori non steroidei ed eventualmente ginocchiera. Anche questa patologia è benigna ed auto-limitante e quasi sempre si risolve senza sequele destinando la chirurgia a rarissimi casi. Plica sinoviale Le pliche sinoviali possono causare dolore al ginocchio anteriore nei bambini e negli adolescenti. La sindrome della plica può presentarsi con dolore al ginocchio anteriore, scatti, blocchi o pseudoblocchi del ginocchio. Un trauma acuto alla plica può causare infiammazione ed esacerbare i sintomi. Si ritiene che i sintomi siano causati dal conflitto della plica sul condilo femorale durante flessione del ginocchio. Durante lo sviluppo embrionale, il ginocchio è compartimentato da setti sinoviali sovra-patellari: mediale e laterale. Durante lo sviluppo, a seconda del grado di recessione dei setti, può persistere la plica infrapatellare, sovrapatellare laterale o mediale. Le pliche infrapatellari e sovrapatellari generalmente non causano sintomi significativi mentre quella laterale è estremamente rara. La plica mediale è quella che più frequentemente produce i sintomi. Spesso il paziente lamenta un improvviso dolore anteromediale del ginocchio che progressivamente si trasforma in dolore cronico del esacerbato con l'attività fisica. La dolorabilità intorno alla plica mediale, che è comunemente un dito prossimale e mediale al polo inferiore della rotula, può suggerire la sindrome della plica. Tipicamente il versamento è minimo e la plica causa dolore quando palpata e spinta sul condilo femorale mediale. Occasionalmente, può verificarsi uno schiocco a circa 30° - 40° di flessione. Le radiografie sono negative, ma la risonanza magnetica può dimostrare la presenza di una plica. Tuttavia, l'uso di routine della risonanza magnetica per rilevarla non è raccomandato. Il trattamento della plica sinoviale dovrebbe essere conservativo, iniziando dalla modifica delle attività per ridurre la flesso-estensione ripetuta e continuado con terapie fisiche e farmaci anti-infiammatori non steroidei. La gestione conservativa spesso porta a una riduzione sufficiente della sinovite e dell'edema in modo che la plica torni asintomatica. La chirurgia deve essere riservata a quei pazienti nei quali sono state escluse altre diagnosi in cui hanno fallito tutte le modalità di trattamento conservativo. In questo caso l’ablazione si esegue in artroscopia. Osteocondrite dissecante L’osteocondrite dissecante (OCD) è stata descritta come una lesione idiopatica acquisita, potenzialmente reversibile, dell'osso subcondrale con conseguente delaminazione e sequestro con o senza coinvolgimento e instabilità della cartilagine articolare corrispondente. La causa della OCD rimane sconosciuta, sebbene siano state elaborate più teorie. La forma giovanile colpisce più comunemente la parte laterale del condilo femorale mediale, sebbene possano verificarsi lesioni sul condilo femorale laterale e sull'articolazione femoro-rotulea. I pazienti riportano spesso un dolore sordo, mal localizzato, con ricorrenti versamenti. Se la cartilagine articolare diventa instabile e si interrompe, il corrispondente corpo libero può creare sintomi meccanici di blocco articolare. L'esame fisico del ginocchio rivela spesso atrofia del quadricipite e algia alla palpazione profonda lungo la superficie della zona condrale interessata. Le radiografie possono essere dirimenti nella diagnosi, è necessario, per uno studio radiografico completo, includere le proiezioni antero-posteriore, laterale e di Merchant. La risonanza magnetica è estremamente sensibile nel rilevare queste lesioni inoltre può aiutare a determinare se la lesione è stabile o instabile. Il trattamento, nel caso di piccole lesioni stabili, è basato sullo scarico o carico parziale dell’arto affetto per 6-8 settimane, restrizione delle attività e rinforzo muscolare. Per i casi non rispondenti al trattamento conservativo, per lesioni di grandi dimensioni o instabili è necessario prendere in considerazione un intervento chirurgico. La perforazione anterograda o retrograda della lesione, la fissazione del frammento con vite, il curettage e l'innesto osseo, le microfratture, l'impianto autologo di condrociti, l'autotrapianto osteocondrale e l'allotrapianto sono tutte opzioni di trattamento con vari gradi di successo.  Il dolore al ginocchio è uno dei disturbi muscolo-scheletrici più comuni osservati nella popolazione pediatrica e adolescenziale. Il dolore è più diffuso nei ragazzi attivi e nei giovani atleti la prevalenza annua arriva ad essere fino al 54%. Il ginocchio è una trocleoartrosi (ginglimo angolare) che consente la flessione e l'estensione, nonché una leggera rotazione interna ed esterna. Le 2 articolazioni del ginocchio consistono nell'articolazione femoro-rotulea tra la rotula e il femore e l'articolazione tibio-femorale tra la tibia e il femore. La diagnosi differenziale per il dolore al ginocchio è abbastanza estesa e può presentare una sfida per noi ortopedici. Un'anamnesi dettagliata, un esame obiettivo focalizzato e, quando indicato, l'uso appropriato di modalità di imaging e test di laboratorio possono portare a diagnosi e trattamenti accurati. Prima valutazione La descrizione da parte del paziente del dolore è utile per focalizzare la diagnosi differenziale. Come per ogni valutazione, deve essere indagata la storia del dolore che includa le caratteristiche dello stesso, la sua insorgenza (acuta o insidiosa), la posizione, la durata, la gravità, la qualità ed eventuale irradiazione ad altri distretti. Devono essere identificati fattori aggravanti o alleviati e, se il dolore al ginocchio è stato causato da una lesione acuta, deve essere rilevata la capacità caricare sull’arto affetto. Dovrebbero essere accertati i sintomi meccanici, come il blocco, lo schiocco o il cedimento. Una storia di episodi di blocco potrebbe suggerire lesioni meniscali o una plica. Una sensazione di schiocco al momento della lesione suggerisce una lesione legamentosa. Un’instabilità (cedimento improvviso) può rappresentare una lesione legamentosa, sublussazione o lussazione rotulea, o addirittura un'inibizione o un malfunzionamento del muscolo quadricipite. Una storia di pregressa lesione al ginocchio o intervento chirurgico è importante, così come una storia di malattia reumatologica. Ancora, la presenza di un versamento (liquido all’interno del ginocchio) è importante da notare. Una rapida insorgenza di versamento dopo una lesione acuta suggerisce un emartro (sangue in articolazione) e potrebbe rappresentare segno di frattura o lesione del legamento crociato. Un lento inizio di versamento può rappresentare una invece una lesione meniscale o una distrazione legamentosa. Un versamento in assenza di lesioni può indicare un'infezione. In caso di lesione acuta, il paziente deve essere interrogato sullo specifico meccanismo della lesione. È importante determinare se c'è stato un trauma diretto e la sua direzione, se il piede era ancorato a terra al momento del trauma, se il paziente stava accelerando o decelerando, se si è verificato un momento torcente, o se si è atterrati da un salto. Un colpo anteriore alla tibia con il ginocchio in flessione può causare lesioni del legamento crociato posteriore (LCP). Una forza in valgo produce una lesione del legamento collaterale mediale (LCM) mentre una forza in varo produce una lesione del legamento collaterale laterale (LCL). Il legamento crociato anteriore (LCA) può essere lesionato con una decelerazione, iperestensione e momenti rotazionali. Un danno rotazionale può anche causare danni meniscali o sublussazione della rotula. E’ da tenere presente inoltre che ognuna di queste forze soprattutto nei bambini potrebbe produrre fratture al posto di lesioni legamentose a causa della forza relativa del legamento rispetto all'osso in questo gruppo di età. Esame fisico L'esame del ginocchio deve iniziare in realtà dall’articolazione più prossimale cioè dall’anca. Il dolore dell'anca può essere percepito come dolore al ginocchio, probabilmente a causa dell'innervazione del ramo anteriore del nervo otturatorio o dei rami articolari del nervo femorale, del peroneo comune o dei nervi safeni. È, quindi, obbligatorio che un esame completo dell'anca accompagni un esame del ginocchio. La valutazione del ginocchio è condotta confrontando il ginocchio asintomatico con quello doloroso. Il ginocchio lesionato viene ispezionato per eritema, lividi, gonfiore e discromie. La muscolatura dovrebbe essere simmetrica su entrambi i lati e, in particolare, il muscolo vasto mediale dovrebbe essere ispezionato per qualsiasi segno di atrofia. Il ginocchio viene quindi palpato notando se è caldo o meno, a seguire vanno verificate eventuali aree di dolorabilità, particolare attenzione va posta al tubercolo tibiale, la rotula, la linea articolare ed i condili femorali in flessione. La rotula deve essere esaminata verificando se è ballottabile, cioè se con una pressione verso il basso si ha la sensazione di flottamento, ciò indica versamento. Il range of motion ossia l’arco di movimento globale dell’articolazione deve essere esaminato flettendo ed estendendo il ginocchio quanto possibile. Durante l'esame del ROM, deve essere notato il tracking rotuleo cioè come la rotula scorre lungo il “binario femorale” e viene rilevata la presenza di crepitio. L'angolo Q può essere determinato tracciando una linea dalla cresta iliaca anteriore superiore attraverso il centro della rotula e una seconda linea dal centro della rotula alla tuberosità tibiale. Un angolo Q superiore a 15° può essere un fattore predisponente per tracking rotuleo inefficente. Altro importante dato è la presenza del “J sign”, il movimento laterale della rotula all'estensione terminale del ginocchio. La mobilità della rotula può essere valutata sia lateralmente che medialmente e può essere eseguito un test di apprensione patellare. La valutazione dei legamenti crociati inizia con il ginocchio flesso a 90°. Normalmente, il piatto tibiale mediale si muove 1 cm anteriormente oltre il condilo femorale quando il ginocchio è flesso a 90 °. Lo spostamento posteriore della tibia indica un LCP incontinente e quindi probabilmente lesionato. Successivamente, ci si siede sul piede e si posiziona una mano dietro la tibia prossimale con i pollici sul piatto tibiale. Una forza diretta posteriore valuta spostamento posteriore della tibia; un maggiore spostamento posteriore rispetto al lato controlaterale è indicativo di una lesione parziale o completa del LCP. Può anche essere eseguito un test del cassetto anteriore, che può confrontare lo spostamento anteriore della tibia con il lato non lesionato. Un maggiore spostamento anteriore suggerisce una lesione del LCA. Le lesioni croniche tendono ad essere più sensibili al test del cassetto anteriore rispetto alle lesioni acute. In generale, i test di Lachman ed il Pivot Shift sono entrambi più sensibili e specifici per le lesioni del LCA e sono da preferire rispetto al test del cassetto anteriore. I legamenti collaterali sono testati con la gamba del paziente in leggera adduzione. L’esaminatore pone una mano lateralmente al ginocchio e l'altra medialmente alla tibia prossimale. Viene applicato una forza in valgo al ginocchio sia alla massima estensione che a 30 °. La lassità della tibia o l'assenza di un endpoint (sensazione di un chiaro stop dell’escursione) all'esame indica un'interruzione LCM a 30°; a completa estensione, indica l'interruzione della LCM ed uno dei legamenti crociati. La prova di stress in varo è simile al test di stress in valgo, tranne che una mano dell'esaminatore è posizionata medialmente al ginocchio e l'altra lateralmente al perone prossimale. I pazienti con lesioni meniscali di solito riferiscono dolore alla linea articolare femoro-tibiale mediale o laterale. La flessione del ginocchio migliora la palpazione della porzione anteriore di entrambi i menischi. Il test di McMurray, come descritto in origine, vuole il paziente supino con il ginocchio completamente flesso. Con il ginocchio in flessione, la tibia viene ruotata internamente per testare il corno posteriore del menisco laterale e ruotato esternamente per testare il menisco mediale. Uno scatto apprezzabile è considerato positivo e indicativo di un menisco lacerato. Modificando la posizione della flessione, è possibile esaminare l'intero segmento posteriore del menisco. Sono stati inoltre sviluppati protocolli per cercare di ridurre il numero di radiografie necessarie nella valutazione delle lesioni agli arti inferiori. Le due più conosciute sono le Ottawa knee rules e le Pittsburgh rules (queste ultime risulta maggiormente sensibile e specifiche). Nei pazienti con dolore cronico al ginocchio e versamenti ricorrenti, è necessario eseguire una Rx con proiezione del tunnel o “notch view” (ossia una proiezione postero-anteriore del ginocchio in flessione a 40°- 50°). Il giudizio clinico, per determinare se eseguire o meno delle radiografie, dovrebbe comunque essere sempre utilizzato. Se le radiografie sono inconcludenti, potrebbe essere necessario uno studio imaging avanzato, come la risonanza magnetica. La presenza di calore, versamento non traumatico o dolore significativo anche con un leggero range di movimento può essere coerente con artrite settica o con un’artropatia infiammatoria acuta. In questi casi, sono indicati studi di laboratorio. Dopo avere eseguito prelievo ematico si dovrebbe richiedere un conteggio completo delle cellule del sangue, una velocità di eritrosedimentazione (VES) e una proteina C-reattiva. Si può inoltre procedere ad un’artrocentesi (aspirazione del liquido intrarticolare) per ottenere ulteriori indicazioni (tab.1). La presenza di un emartro indica una frattura o una lesione legamentosa. Un liquido limpido suggerisce una distorsione o una possibile lesione cronica, mentre liquido purulento indica un'infezione. Il liquido articolare deve essere inviato ad un laboratorio per un conteggio delle cellule con misurazioni differenziali di glucosio e di proteine; cultura batterica e sensibilità; e, in alcuni casi, il test per i cristalli. Vai alla parte n. 2 |

 Feed RSS
Feed RSS
