|
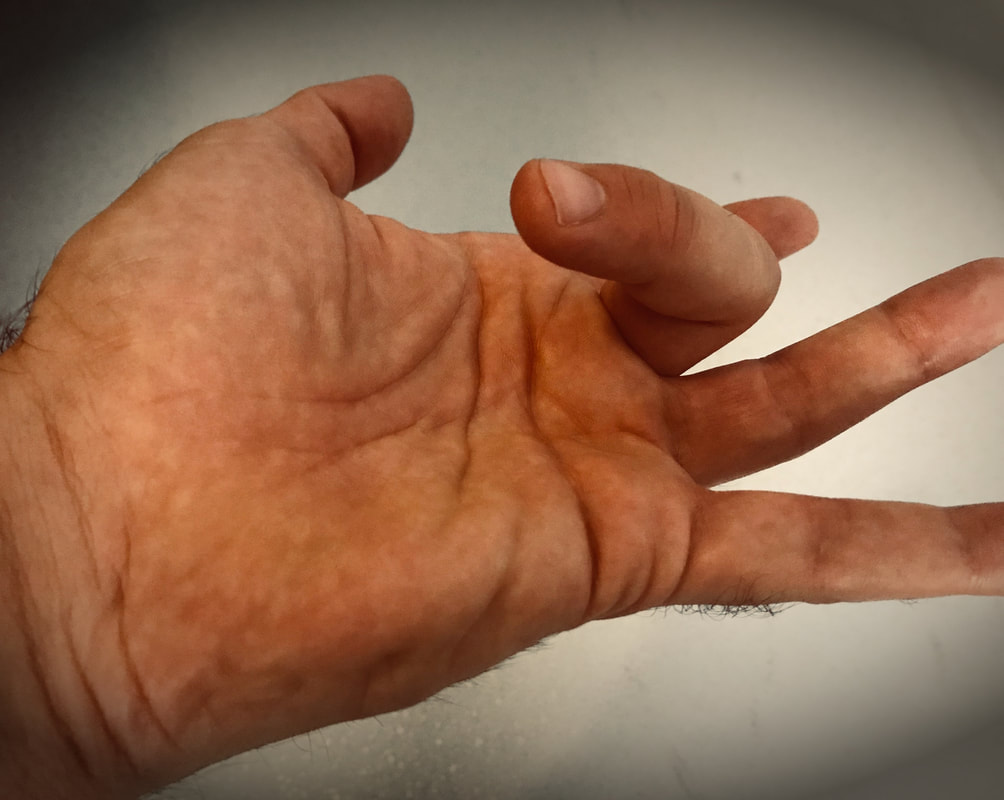
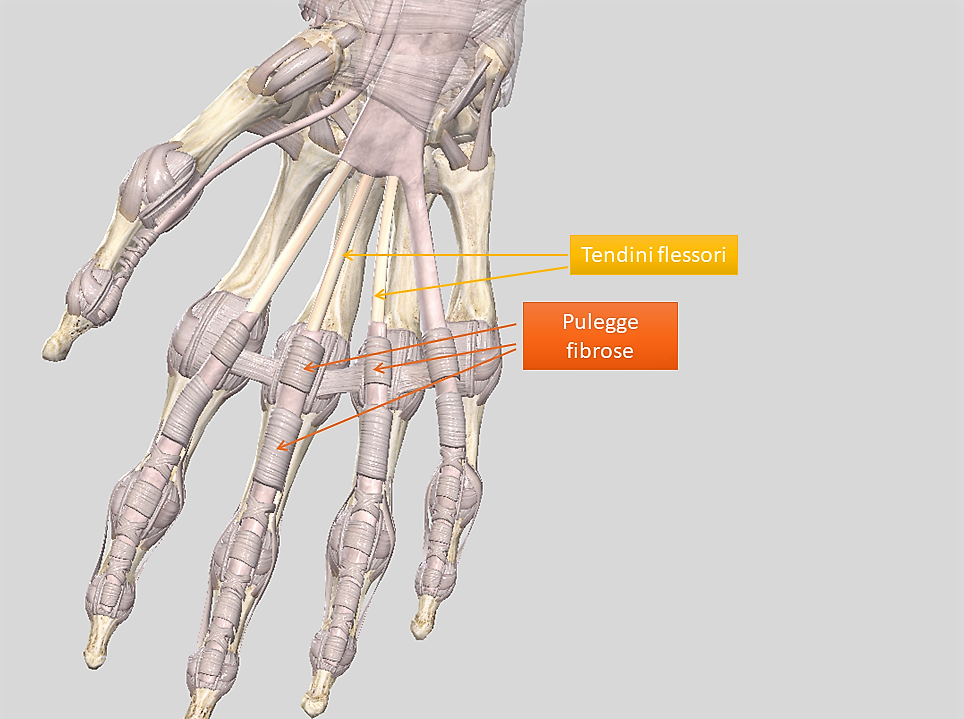
Ti è mai capitato, facendo comuni azioni manuali, che un dito qualsiasi rimanga improvvisamente “bloccato” in flessione per poi distendersi con un brusco e doloroso movimento? Se la risposta è affermativa è possibile che la causa sia il dito a scatto. Cosa è? Il dito a scatto, più propriamente detto, tenosinovite stenosante, è una malattia causata dalla compressione dei tendini al loro passaggio al di sotto delle rispettive docce fibrose di scorrimento dette anche pulegge (fig.1). Le pulegge trattengono i tendini vicino alle ossa con lo scopo di ottenere il movimento di flessione delle dita. I tendini sono avvolti da guaine sinoviali che, quando aumentano di volume, creano una zona di rigonfiamento. Ogni volta che il tendine deve attraversare la puleggia vicina al rigonfiamento il tendine viene schiacciato con conseguente dolore e una sensazione di scatto nel dito corrispondente. Quali sono le cause della tenosinovite stenosante? Quasi sempre è un processo infiamamtorio. La patologia può manifestarsi come forma primaria, cioè in maniera isolata in una persona sana, oppure come forma secondaria, associata ad altre patologie. In questo secondo è associata più frequentemente a:
I maggiori fattori di rischio sono i continui microtraumi ai tendini flessori o a un sovraccarico funzionale determianto dall'esecuzione frequente e ripetuta di movimenti di flessione delle dita, di presa e l’utilizzo di strumenti manuali. Le categorie professionali più a rischio sono quindi, ad esempio: giardinieri, sarte, musicisti, manovali, falegnami etc. Quali sono i sintomi della tenosinovite stenosante? L'estensione del dito spesso è possibile solo aiutandosi con l'altra mano e in questo movimento risulta ben percepibile il caratteristico scatto dovuto al superamento della rigonfiamento. Nelle fasi iniziali è possibile percepire anche un indolenzimento alla base del dito, dove può essere notato anche un piccolo nodulo. La palpazione di tale nodulo risulta molto dolorosa. Trattamento Quando la patologia non è in fase avanzata è possibile ridurre l'infiammazione con un'infiltrazione di corticosteroide associata eventualmente all'utilizzo di un tutore che mantiene il dito in una posizione di riposo; tale beneficio non è di solito permanente, ma la remissione della sintomatologia può essere duratura. Alcune terapie fisiche quale la laserterapia sono efficaci in alternativa all'infiltrazione. Quando questi trattamenti risultano inefficaci è necessario un intervento chirurgico spesso eseguito in regime di Day Hospital. Lo scopo è aprire la puleggia in modo che il tendine possa scorrere liberamente. Il movimento attivo del dito generalmente inizia subito dopo l'intervento e l'uso routinario della mano può essere raggiunto in breve tempo. Quante volte ci siamo sentiti dire da ragazzi o ai nostri figli "Questo è un dolore dovuto alla crescita"?!
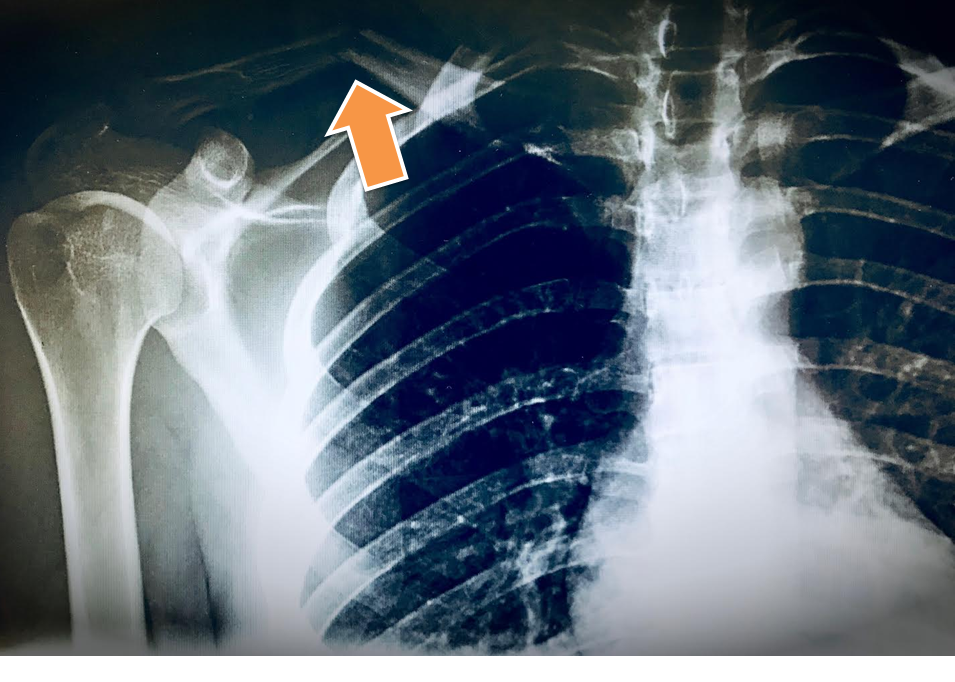
Perché le ginocchia crescendo posso far male? Cosa sono questi dolori d'accrescimento? Partiamo con una definizione: I dolori d'accrescimento si riferiscono a dolori che si verificano spontaneamente e sporadicamente durante la prima infanzia, di solito la notte, agli arti inferiori, prevalentemente nelarea del ginocchio. Entrambi i lati in genere sono affetti. Caratteristiche clinico / epidemiologiche I dolori "d'accrescimento" sono un poco indagati e caratterizzano un fenomeno che si verifica durante la prima infanzia. Bambini tra i 3 e gli 8 anni si sveglia durante la notte lamentandosi di un dolore, solitamente nella zona del ginocchio, ma anche occasionalmente nella parte inferiore della gamba o del piede. Di solito solo un lato alla volta è doloroso, sebbene anche l'altro lato possa causare sintomi nei giorni successivi. In un recente studio il dolore si manifestava settimanalmente nel 45% e mensilmente nel 35% dei casi. I lati erano entrambi dolorosi nell'80% dei pazienti. Cause Le cause di questi dolori d'accrescimento non sono completamente comprese. L'idea comune è che la crescita sia responsabile dei sintomi non è completamente convincente dal momento che la crescita rimane relativamente costante durante la prima infanzia e non si verifica in picchi come i genitori ripetutamente affermano. D'altra parte, il fatto che i dolori si verificano nella zona epifisaria (femore distale e tibia prossimale), dove avviene la maggior parte della la crescita, suggerisce che l'aumento di altezza è responsabile del dolore. Però la maggiore crescita in lunghezza nelle ossa lunghe si verifica a circa 10 anni, cioè piuttosto tardi rispetto al periodo dei "dolori d'accrescimento". La crescita cellulare è più pronunciata durante la notte che durante il giorno poiché l'ormone della crescita è secreto principalmente durante la notte. Questo spiegherebbe l'avvenimento notturno dei dolori. Dal momento che questa condizione è innocua e non ha conseguenze negative, non c'è un forte incentivo a indagare l'eziologia (le cause) con rigore scientifico. Diagnosi Le diagnosi differenziali più importanti da prendere in considerazione nei dolori delle crescita sono i tumori e l'infiammazione. Se i dolori si verificano alternativamente a destra ed a sinistra, e se l'età del bambino è tipica e le ginocchia sono clinicamente normali (range di movimento normale, nessun arrossamento o gonfiore), non sono necessarie ulteriori indagini diagnostiche, cioè non è necessario eseguire raggi X, risonanze magnetiche e TAC. Se i dolori si verificano costantemente su un lato, una radiografia è indicata così come un approfondimento con TAC o RM se permangono dubbi. Trattamento Il trattamento più importante è ATTENZIONE - ATTENZIONE... coccole e cure amorevoli da parte dei genitori e di tutti coloro che stanno attorno al figlio!!! Oltre al dolore, i bambini a questa età sperimentano spesso ansia durante la notte ed è importante per la madre, o il padre, confortare e stare con il proprio bambino. Se sono necessari farmaci, devono essere preferiti anti-infiammatori locali da eventualmente spalmare (es. creme antifiammatorie) che permettono un contatto fisico dato dal massaggio rispetto alla bustina o alla pillola da inghiottire. La somministrazione orale di magnesio sembra produrre un effetto benefico. La frattura della clavicola è una frattura molto frequente e può accadere a persone di qualsiasi età. La maggior parte di esse si verifica infatti in seguito a contrasti o cadute sulla spalla o sulla mano ipertesa. Anche un trauma che colpisce direttamente la clavicola può causarne la frattura.
Numerosi articoli scientifici affermano che i risultati, dopo trattamento non chirurgico delle fratture della clavicola, sono buoni. La mia opinione è che la maggior parte delle fratture della clavicola può, e dovrebbe essere trattata conservativamente. Però, questi stessi studi hanno anche gravi pecche metodologiche tra cui l'inclusione di bambini (che hanno un risultato intrinsecamente buono per il diverso potenziale di rimodellamento), un gran numero di pazienti persi al follow-up, e risultati radiografici e/o chirurgici che non sono correlati ai deficit residui. Recenti studi clinici randomizzati hanno suggerito che esiste un sottoinsieme di individui che beneficiano di un trattamento chirurgico in prima battuta. Quali sono? Ecco una lista riassuntiva dei criteri per i quali una sintesi chirurgica può essere un'opzione valida: Criteri "frattura-specifici" 1. Dislocazione> 2 cm 2. Accorciamento> 2 cm 3. Comminuzione (> 3 frammenti) 4. Fratture segmentali 5. Fratture esposte 6. Fratture esposte con compromissione dei tessuti molli 7. Deformità clinica evidente (solitamente associata a punto 1 e 2 sopra) Lesioni associate 1. Lesioni vascolari che richiedono una riparazione 2. Deficit neurologico progressivo 3. Lesioni / fratture dell'arto superiore lpsilaterale 4. Fratture multiple costali omolaterali 5. "Spalla fluttuante" (associazione con frattura instabile della glena) 6. Fratture bilaterali della clavicola Fattori paziente-specifici 1. Politrauma con necessità di utilizzo precoce dell'arto superiore (es. stampelle) 2. Motivazione del paziente per un rapido ritorno alla funzione della spalla (es. sport agonistici o professionista autonomo) |

 Feed RSS
Feed RSS
