|
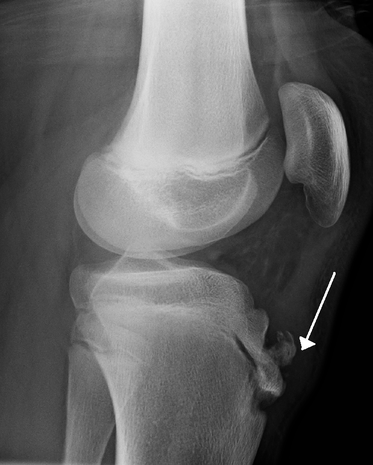
Erano gli inizi del 1900 quando due medici notarono indipendentemente l’uno dall’altro una sintomatologia comune in alcuni loro pazienti adolescenti. In particolare questi giovani lamentavano dolori centrati sul tubercolo tibiale anteriore mentre erano intenti in attività quali salto e corsa. I due medici in questione erano il Dr. Osgood ed il Dr. Schlatter, i quali poi, avrebbero prestato il loro nome alla nota patologia, oggi anche nota come osteocondrosi del tubercolo tibiale. Attualmente sappiamo che la malattia di Osgood–Schlatter ha caratteristiche autolimitanti e la sua eziopatogenesi è una apofisite da trazione dell’apofisi tibiale anteriore causata dal continuo reclutamento del muscolo quadricipite femorale e del suo tendine rotuleo nella zona inserzionale. A questa già nota causa, in recenti studi si è dimostrato come anche l'accorciamento del muscolo retto femorale sia uno dei principali fattori associati alla patologia. Epidemiologia In studi recenti non vengono evidenziate differenze significative nella prevalenza della malattia tra maschi e femmine.Il range di età più frequente è tra gli 8-13 anni nelle ragazze e tra i 12 ed i 15 anni nei ragazzi, colpendo il 21% degli adolescenti che praticano sport. Nel 20-30% dei casi la patologia si presenta bilateralmente. Eziologia La teoria più accreditata vede come processo di base quello infiammatorio, dettato dall’overuse dell’apparato estensore. La patogenesi deriva da una serie di microavulsioni nella tuberosità tibiale nella giunzione tendine-cartilagine-osso. Se i pazienti affetti continuano le attività sportive, le microavulsioni aumentano nel tempo generando anche un frammento separato del tendine rotuleo che porta a un tipo di dolore cronico da mancata consolidazione. Clinica La diagnosi si base essenzialmente sulla raccolta anamnestica e sull’esame obiettivo. I pazienti lamentano dolore correlato all'attività, focalizzato sul tubercolo tibiale e sul terzo distale del tendine rotuleo. Il dolore, che si verifica con le attività e diminuisce con il riposo, è in genere il sintomo principale di presentazione della patologia. In genere è presente durante attività quali corsa e salto dove si carica il ginocchio in flessione, portando ad una contrazione eccentrica del quadricipite. Durante l’esame obiettivo locale si può notare dolorabilità alla digitopressione locale, tumefazione ed ispessimento del tendine rotuleo, infine è possibile notare un ingrossamento della tuberosità tibiale. Quando la diagnosi è fatta su una patologia cronicizzata, alla digitopressione sul tubercolo è possibile apprezzare una massa irregolare sull’apofisi tibiale anteriore. Le patologie da porre in diagnosi differenziale sono: osteocondrite dissecante, sindrome di Sinding-Larsen–Johansson, sindrome femoro-rotulea, condromalacia rotulea, frattura/avulsione della TTA, borsite della zampa d’oca, tumori o infezioni. Se il dolore si esacerba durante la notte o durante il riposo, è necessario prendere in considerazione una diagnosi differente e dovrebbero essere eseguite delle radiografie. Imaging Come abbiamo precedentemente visto, spesso l’esame obiettivo ed una corretta anamnesi sono sufficienti a porre la diagnosi. Una valutazione radiologica (la proiezioni laterale è più utile) può mostrare ossificazione superficiale nel tendine rotuleo e tumefazione dei tessuti molli anteriormente alla tuberosità tibiale mentre la frammentazione della TTA è un segno di patologia già cronicizzata (fig.1). Trattamento conservativo Il trattamento della Osgood-Schlatter è guidato dalla severità dei sintomi. Sappiamo che la patologia ha caratteristiche autolimitanti e generalmente si risolve con la maturità scheletrica. Il giovane paziente va avvertito che il miglioramento può essere graduale e che la condizione può ripresentarsi per 12-18 mesi prima della risoluzione completa al raggiungimento maturità scheletrica che correla con la chiusura dell’apofisi. La terapia si base sostanzialmente sul riposo, una breve immobilizzazione, ed astensione di tutte le attività che generano dolore. Vanno inoltre vietate tutte quelle situazioni in cui è presente contrazione eccentrica del quadricipite. Se strettamente necessario si può prescrivere per brevi periodi l’assunzione di FANS. Per mantenere un accettabile stato di forma cardiovascolare possono essere concesse attività senza impatto, tra cui nuoto e bici affiancando esercizi per il mantenimento del ROM e stretching della muscolatura posteriore e degli ischiocrurali. I pazienti con sintomatologia ricorrente devono essere regolarmente seguiti con valutazioni cliniche e radiologiche durante tutto il periodo di trattamento. Infine va tenuto presente che, nonostante le misure conservative, fino al 10% dei pazienti può manifestare sintomi anche successivamente in età adulta. Trattamento chirurgico Il trattamento chirurgico è da destinarsi solo a quei rari casi di pazienti con sintomatologia algica imponente e non remittente nonostante le misure conservative. E’ stato infatti descritto come la rimozione della frammentazione nei pazienti immaturi porta alla fusione prematura del tubercolo tibiale. Altro gruppo di pazienti dove la chirurgia può avere spazio è quello degli adulti ai quali i postumi della patologia genera ancora dolore. Le procedure chirurgiche comprendono perforazioni del tubercolo, rimozione dei frammenti liberi, innesti di osso autologo, l'escissione della tuberosità tibiale o la sequestrectomia. Letture consigliate:
In Italia ogni anno si eseguono migliaia di ricostruzioni del legamento crociato anteriore. Con l'aumento delle pubblicazioni scientifiche disponibili, è necessario sempre più identificare una corretta progressione della riabilitazione per far avanzare in sicurezza il paziente nel suo programma postoperatorio. La riabilitazione dovrebbe seguire una progressione funzionale basata sulle evidenze scientifiche disponibili con aumento graduale delle attività.
Inoltre il miglioramento della forza, la riduzione dell’edema, l’aumento della propriocezione, dolore e, range di escursione articolare (ROM) dovrebbero essere trattati secondo precisi schemi non considerando solamente il tempo trascorso dall’intervento. Di seguito voglio mostrarti quali sono i miei protocolli affinchè, come paziente possa avere un’idea in cosa consiste la riabilitazione e, come figura professionale, possa avere uno strumento di riferimento. Queste linee guida seguono una progressione in cui i criteri specifici devono essere soddisfatti prima dell’avanzamento del programma. Una progressione funzionale è stata definita da Kegerreis [vedi articolo 3] come una sequenza ordinata di attività che consente l'acquisizione o riacquisizione delle competenze richieste per eseguire una prestazione sicura ed efficace in uno sforzi atletico. In altre parole, il paziente ha bisogno di padroneggiare una semplice attività prima di avanzare verso un’altra più impegnativa. Il programma è quindi individualizzato e, di conseguenza, alcuni pazienti saranno pronti ad avanzare prima di altri. Ovviamente vanno tenuti d'acconto anche i fattori biologici come la rivascolarizzazione dell'innesto, la sua maturazione così come le tecniche di fissazione. Bisogna sempre tenere presente che il tendine, dopo essere stato trapiantato, deve lentamente “cambiare pelle” trasformandosi in legamento, questo processo di rimodellamento prende il nome di “legamentizzazione” e ne altera profondamente le caratteristiche biomeccaniche. Infatti la capacità di resistenza al carico diminuisce dal momento del distacco; nelle successive settimane si assiste ad una sorta di morte cellulare all’interno del tendine stesso che culmina al terzo mese quando si ha il momento di maggiore fragilità. Con il passare del tempo il trapianto viene rivascolarizzato e la capacità di resistenza al carico aumenta gradualmente fino a raggiungere valori ottimali tra il sesto mese ed il dodicesimo mese. Di seguito vedrai la sequenza con i vari passaggi riabilitativi, poi analizzerò le singole unità per approfondire ulteriormente. ATTENZIONE: questa tabella è solamente a scopo indicativo e trova la sua massima aderenza con l’utilizzo del tendine rotuleo come inserto di scelta, il percorso corretto è da discutere con il tuo chirurgo ortopedico e le varie figure riabilitative. Fase postoperatoria I (settimane 0-2) obiettivi: ▪ Enfasi sull'estensione passiva completa ▪ Controllo del dolore / gonfiore post-operatorio ▪ ROM (range of motion) 0°→ 90° ▪ Carico precoce progressivo (solo se ricostruzione isolata) ▪ Impedire l'inibizione del quadricipite ▪ Esercizi coadiuvanti domiciliari Precauzioni: ▪ Evitare l'estensione del ginocchio attiva 40°→ 0° ▪ Evitare deambulazione senza tutore bloccato a 0° ▪ Evitare l'applicazione di calore ▪ Evitare stazione eretta prolungata / camminate lunghe Strategie di trattamento: ▪ Asciugamani per l’estensione, esercizi da prono, ecc. ▪ Rieducazione del quadricipite (EMS o EMG) ▪ Deambulazione con tutore bloccato a 0° e stampelle ▪ Mobilizzazione della rotula ▪ Flessione attiva / estensione assistita a 90°→ 0° ▪ SLR (Straight Leg Raise) ▪ Tutotre bloccato a 0° per SLR (supino) ▪ Esercizi di board / balance per propriocezione ▪ Leg press (bilaterale / 80° → 5°) se ROM> 90° ▪ Esercizi cardiovascolari degli arti superiori quanto tollerati ▪ Crioterapia ▪ Enfatizzare la compliance del paziente al programma di esercizi domiciliari e precauzioni / progressione del carico Fase postoperatoria 2 (settimane 2-6) obiettivi: ▪ ROM 0°→ 130° ▪ Buona mobilità della rotula ▪ Minimo gonfiore ▪ Ripristino deambulazione normale (non antalgica) ▪ Salire le scale con un buon controllo e senza dolore Precauzioni: ▪ Evitare di scendere le scale fino a un adeguato controllo del muscolo quadricipite ▪ Evitare il dolore quando si eseguono esercizi terapeutici ed attività funzionali Strategie di trattamento: ▪ Carico progressivo con tutore sbloccato 0°→ 50° (se il controllo del quadricipite è buono) ▪ Possibile cambio di tutore (es OTS, stabilizzatore rotula, ecc.) ▪ Ergometria standard (se ROM ginocchio ROM > 115°) ▪ Leg press (90°→ 0°) ▪ Esercizi AAROM (Active Assisted Range of Motion Exercises) ▪ Mini squat / spostamento del peso ▪ Prosecuzione all’addestramento alla propriocezione (comprendendo anche controlaterale) ▪ Esercizi con teraband ▪ Tapis roulant a scale (es. Stairmaster) ▪ Tapis roulantsubacqueo (Aquaciser) per l’allenamento della deambulazione (solo se la cicatrice chirurgica lo consente) ▪ SLR (resistenza progressiva) ▪ Esercizi di stretching degli hamstring / polpaccio ▪ Esercizi di stabilizzazione del CORE ▪ Utilizzo del tapis roulant in modalità retrograda ed inclinata ▪ Estensione del ginocchio attiva a 40° ▪ Programma di esercizi terapeutici domiciliari - Criteri per l'avanzamento: ▪ ROM 0° → 125° ▪ Deambulazione normale ▪ Salire correttamente le scale ▪ Buona mobilità della rotula Fase postoperatoria 3 (settimane 6-14) obiettivi: ▪ Ripristino del ROM completo ▪ Scendere le scale con un buon controllo degli arti inferiori senza dolore ▪ Migliorare la resistenza nelle attività quotidiane ▪ Migliorare l’elasticità degli arti inferiori ▪ Proteggere l'articolazione femoro-rotulea Precauzioni: ▪ Evitare il dolore quando si eseguono esercizi terapeutici ed attività funzionali ▪ Evitare la corsa e l'attività sportiva fino a sviluppo di forza adeguata e autorizzazione del tuo medico Strategie di trattamento: ▪ Programma di squat progressivo ▪ Leg press ▪ Affondi ▪ Isometrica → estensioni del ginocchio isotoniche a 90°→ 40° ▪ Allenamento propriocettivo avanzato (introducendo perturbazioni) ▪ Esercizi di agilità (corda) ▪ Deambulazione / corsa con tapis roulant retrogrado ▪ Stretching del quadricipite ▪ Test con KT 1000 / KT 2000 a 3 mesi ▪ Programma di esercizi terapeutici domiciliari - Criteri per l'avanzamento: ▪ Da aumento ROM a movimento senza limiti ▪ Capacità di scendere le scale con un buon controllo / allineamento degli arti inferiori senza dolore Fase 4 postoperatoria (settimane 14-22) obiettivi: ▪ Correre senza dolore ▪ Massimizzare la forza e l’elasticità per soddisfare le esigenze delle attività della vita quotidiana ▪ ≥ 85% di simmetria degli arti al test isocinetico Precauzioni: ▪ Evitare il dolore quando si eseguono esercizi terapeutici ed attività funzionali ▪ Evitare la corsa e l'attività sportiva fino a sviluppo di forza adeguata e autorizzazione del tuo medico Strategie di trattamento: ▪ Avviare il programma di corsa in avanti (tapis roulant) ▪ Programma di agilità avanzato / specifico per lo sport del paziente ▪ Avviare il programma pliometrico (balzi, salti, atterraggi etc) quando forza è sufficiente ▪ Estensione isotonica del ginocchio (ROM libero / assenza di dolore o crepitii) ▪ Allenamento isocinetico (veloce → velocità moderata) ▪ Programma di esercizi terapeutici domiciliari - Criteri per l'avanzamento: ▪ Corsa senza sintomi ▪ ≥ 85% di simmetria degli arti al test isocinetico ▪ Mancanza di apprensione o sensazione di instabilità con attività pliometriche e di agilità Fase postoperatoria 5: ritorno allo sport (settimane 22- a quanto necessario…!) obiettivi: ▪ Mancanza di apprensione o instabilità con movimenti sport-specifici ▪ Massimizzare la forza e l’elasticità per soddisfare le esigenze sport-speciiche ▪ ≥ 90% di simmetria degli arti ai test isocinetici ▪ ≥ 90% simmetria degli arti al test di salto Precauzioni: ▪ Evitare il dolore quando si eseguono esercizi terapeutici ed attività funzionali ▪ Evitare l'attività sportiva fino a sviluppo di forza adeguata e autorizzazione del tuo medico Strategie di trattamento: ▪ Programma pliometrico avanzato ▪ Tutore per attività sportiva (a seconda delle preferenze del tuo medico) ▪ Monitorare il livello di attività del paziente nel corso della riabilitazione ▪ Esame con artrometro del LCA utilizzando es. KT 1000 / 2000, test isocinetici, hop test (s) ▪ Programma di esercizi domiciliari individualizzati Criteri per la dimissione: ▪ ≥ 90% di simmetria degli arti ai test isocinetici ▪ ≥ 90% simmetria degli arti ai test di salto ▪ Mancanza di apprensione / instabilità con movimenti sport-specifici ▪ Elasticità compatibile con lo sport del paziente ▪ Indipendenza del paziente per proseguire esercizi individualizzati domiciliari ed in palestra Andiamo adesso a valutare alcuni dei parametri fondamentali della riabilitazione: ROM ossia RANGE OF MOTION (escursione articolare o arco di movimento) A seguito di ricostruzione del legamento crociato anteriore, il ROM, soprattutto nella sua componente dell’estensione, dovrebbe essere raggiunto il più presto possibile. La riduzione dell’estensione ha effetti sulla cinematica del ginocchio sia nella suo componente femoro-tibiale che femoro-rotulea. Questo a sua volta porta a pressioni anomale sulla cartilagine articolare e a una inibizione quadricipitale. Raggiungere l'estensione completa dovrebbe idealmente essere un obiettivo anche precedente l’intervento. I pazienti con deficit di estensione prima dell’intervento sono più esposti a complicanze nel post-operatorio. Dormire con un tutore post-operatorio bloccato a 0° ossia con l’arto in completa estensione serve per scoraggiare la formazione di una contrattura o rigidità in flessione durante le ore notturne. Raggiungere l'estensione completa è uno dei criteri più importanti per far abbandonare, in sicurezza, le stampelle al paziente operato. Per quanto riguarda la flessione, gli esercizi iniziano subito dopo l’intervento. L’ obiettivo è un ROM di 120° che deve essere soddisfatto in circa 4 settimane, mentre la piena flessione simmetrica raggiunta a 12 settimane. Carico post-operatorio In un recente video ho parlato circa quando è possibile iniziare a camminare dopo la ricostruzione del legamento crociato anteriore, dacci un’occhiata! La progressione del carico è dettata dalla selezione dell'innesto e dalle preferenze del chirurgo. Fissazioni avanzate come viti ad interferenza osso su osso consentono l'immediato carico post-operatorio. A seguito di ricostruzione con tendine rotuleo, che permetta il fissaggio dell’inserto con un’interfaccia osso-osso, il carico è inizialmente parziale (50%) utilizzando stampelle e successivamente progressivo a tolleranza nei giorni successivi. Il tutore è inizialmente bloccato a 0 ° per proteggere il neolegamento. In seguito viene sbloccato quando è constatato il controllo del muscolo quadricipite attraverso un corretto reclutamento di tutte le sue componenti e non vi è dolore nell’eseguire un SLR (straight leg raise). Controllo neuromuscolare Dopo ricostruzione del legamento crociato anteriore, le afferenze, ossia le informazioni che istruiscono il cervello sul centro di gravità a seconda della base di supporto sono alterate. Migliorare il tempo di reazione a carichi progressivi migliora i cosiddetti stabilizzatori dinamici che stanno intorno al ginocchio i quali a loro volta proteggono gli stabilizzatori statici (tra i quali il LCA) da maggiore stress e ri-rotture. Appena il paziente raggiunge il 50% del peso si deve iniziare a lavorare sul controllo neuromuscolare attraverso sistemi dinamici come pedane le dedicate. Le attività vengono quindi aumentate fino al appoggio monopodalico, l'uso di superfici multiplanari e allenamenti con perturbazioni. Ritorno allo sport Questo è un tema molto spinoso. Pinczewski e collaboratori hanno studiato come dopo un intervento di ricostruzione del legamento crociato anteriore la probabilità di incappare in una ri-rottura sia del 25% nei primi 10 anni. Paterno e collaboratori hanno anche loro constatato come la probabilità di ri-rottura nei 2 anni successivi alla ricostruzione sia sei volte maggiore rispetto alle persone sane [vedi articoli 31 e 32]. Sono sempre più numerosi i chirurghi e gli specialisti della riabilitazione che utilizzando schede e form di valutazione per determinare la prontezza dell'atleta a tornare a giocare. Esempi sono: scale di valutazione soggettive, test di lassità del ginocchio, test isocinetici, test funzionali sui balzi, test di equilibrio e propriocezione ed infine valutazioni qualitative del movimento. Per riportare in sicurezza l'atleta allo sport sono richiesti punteggi accettabili. Dopo la dimissione da un programma di riabilitazione formale, i volumi di carico dell’atleta necessitano di essere modificati. Diversi studi hanno dimostrato deficit di elasticità, di cinestesia, di equilibrio e di forza anche da 6 mesi a 2 anni dopo la ricostruzione [vedi articoli 33, 34 e 32]. Bene, abbiamo fatto un bel “viaggio” all’interno della riabilitazione del ginocchio. Ovviamente questa è solo la superficie e tanto ci sarebbe ancora da scrivere e da studiare. Di seguito ti lascio un po’ di letture interessanti sull’argomento. Noi, come sempre, ci ritroveremo qui o su youtube / facebook / linkedin ed Instagram! Letture consigliate 1. Albrieght JC, Carpenter JE, Graf BK, Richmond JC, editors. Knee and leg: soft-tissue trauma. Rosemont: Orthopaedic Knowledge Update 6 American Academy of Orthopaedic Surgeons; 1999. 2. Centers for Disease Control & Prevention, National Center for Health Statistics. National hospital discharge survey: annual summary, 1996 [monograph on the Internet]. Atlanta: Centers for Disease Control and Prevention; 1996. 3. Kegerreis S. The construction and implementation of a functional progression as a component of athletic rehabilitation. J Orthop Sports Phys Ther. 1983;5(1):14–9. 4. Harner CD, Irrgang JJ, Paul J, Dearwater S, Fu FH. Loss of motion after anterior cruciate ligament reconstruction. Am J Sports Med. 1992;20(5):499–506. 5.• Shelbourne KD, Gray T. Minimum 10-year results after anterior cruciate ligament reconstruction: how the loss of normal knee motion compounds other factors related to the development of osteoarthritis after surgery. Am J Sports Med. 2009;37(3):471–80. Study that demonstrates the long-term consequences of loss of knee extension range of motion following ACL surgery. 6. Benum P. Operative mobilization of stiff knees after surgical treatment of knee injuries and post traumatic conditions. Acta Orthop Scand. 1982;53(4):625–31. 7. McHugh MP, Tyler TF, Gleim GW, Nicholas SJ. Preoperative indicators of motion loss and weakness following anterior cruciate ligament reconstruction. J Orthop Sports Phys Ther. 1998;27:407– 11. 8. Fulkerson JP, Hungerford D. Disorders of the patellofemoral joint. 2nd ed. Williams & Wilkens: Baltimore; 1990. 9. Schwartz RE, Asnis PD, Cavanaugh JT, Asnis SE, Simmons JE, Lasinski PJ. Short crank cycle ergometry. J Orthop Sports Phys Ther. 1991;13(2):95–100. 10. Fleming BC, Beynnon BD, Renstrom PA, et al. The strain behavior of the anterior cruciate ligament during bicycling. Am J Sports Med. 1998;26(1):109–18. ù 11. Bates A, Hanson N. The principles and properties of water. In: Aquatic exercise therapy. Philadelphia: WB Saunders, 1996:1–320. 12. Harrison RA, Hilman M, Bulstrode S. Loading of the lower limb when walking partially immersed: implications for clinical practice. Physiotherapy. 1992;78:164. 13.• Tyler TF, MP MH, Gleim GW, Nicholas SJ. The effect of immediate weightbearing after anterior cruciate ligament reconstruction. Clin Orthop Relat Res. 1998;357:141–8. Study investigated the difference between beginning immediate weight bearing after surgery and delayed weight bearing after surgery. 14. Spencer JD, Hayes KC, Alexander IJ. Knee joint effusion and quadriceps reflex inhibition in man. Arch Phys Med Rehabil. 1984;65(4):171–7. 15. Delitto A, Rose SJ, McKowen JM, Lehman RC, Thomas JA, Shively RA. Electrical stimulation versus voluntary exercise in strengthening thigh musculature after anterior cruciate ligament reconstructive surgery. Phys Ther. 1988;68:660–3. 16. Lossing I, Gremby G, Johnson T, Morelli B, Peterson L, Renstrom P. Effects of electrical muscle stimulation combined with voluntary contractions after knee ligament surgery. Med Sci Sports Exerc. 1988;20(1):93–8. 17. Snyder-Mackler L, Ladin Z, Schepsis AA, Young JC. Electrical stimulation of the thigh muscles after reconstruction of the anterior cruciate ligament: effects of electrically elicited contraction of the quadriceps femoris and hamstring muscles on gait and on strength of the thigh muscles. J Bone Joint Surg Am. 1991;73(7):1025–36. 18. Henning CE, Lynch MA, Glick KR. An in vivo strain gauge study of elongation of the anterior cruciate ligament. Am J Sports Med. 1985;13(1):22–6. 19. Lutz GE, Palmitier RA, An KN, et al. Comparison of tibiofemoral joint forces during open kinetic chain and closed kinetic chain exercises. J Bone Joint Surg Am. 1993;75(5):732–9. 20. Yack HJ, Collins CE, Whieldon TJ. Comparison of closed and open kinetic chain exercise in the anterior cruciate ligament-deficient knee. Am J Sports Med. 1993;21(1):49–54. 21. Ohkoshi Y, Yasuda K, Kaneda K, et al. Biomechanical analysis of rehabilitation in the standing position. Am J Sports Med. 1991;19(6):605–11. 22.• Wilk KE, Escamilla RF, Fleisig GS, et al. A comparison of tibiofemoral joint forces and electromyographic activity during open and closed kinetic chain exercises. Am J Sports Med. 1996;24(4):518–27. Study compares the joint forces on the knee during two different open and closed kinetic chain activities commonly used during rehabilitation. 23. Bynum EB, Barrack RL, Alexander AH. Open versus closed chain kinetic exercises after anterior cruciate ligament reconstruction. A prospective randomized study. Am J Sports Med. 1995 JulAug;23(4):401–6. 24. Hooper D, Morrissey M, Drechsler W, Morrissey D, King J. Open and closed kinetic chain exercises in the early period after anterior cruciate ligament reconstruction. Am J Sports Med. 2001;297(2): 167–74. 25. Mikkelsen C, Werner S, Eriksson E. Closed kinetic chain alone compared to combined open and closed kinetic chain exercises for quadriceps strengthening after anterior cruciate ligament reconstruction with respect to return to sport, a prospective matched follow-up study. Knee Surg Sports Traumatol Arthrosc. 2000;8: 337–42. 26. Morrissey M, Drechsler W, Morrissey D, Knight P, Armstrong P, McAuliffe T. Effects of distally fixated versus nondistally fixated leg extensor resistance training on knee pain in the early period after anterior cruciate ligament reconstruction. Phys Ther. 2002;82:35–43. 27. Corrigan JP, Cashman WF, Brady MP. Proprioception in the cruciate deficient knee. J Bone Joint Surg Br. 1992;74(2):247–50. 28. Johansson H, Sjolander P, Soojka P. Activity in receptor afferents from the anterior cruciate ligament evokes reflex effects on fusimotor neurones. Neurosci Res. 1990;8(1):54–9. 29. Cavanaugh JT, Moy RJ. Balance and postoperative lower extremity joint reconstruction. Orthop Phys Ther Clin NA. 2002; 11(1):75–99. 30. Flynn TW, Soutas-Little RW. Patellofemoral joint compressive forces in forward and backward running. J Orthop Sports Phys Ther. 1995;21(5):277–82. 31. Pinczewski LA, Lyman J, Salmaon LJ, Russell VJ, Roe J, Linklater J. A 10-year study comparison of anterior cruciate ligament reconstruction with hamstring tendon and patellar tendon autograft: a controlled, prospective trial. Am J Sports Med. 2007;35:564–74. 32.• Paterno MV, Rauth MJ, Schmitt LC, Ford KR, Hewett TE. Incidence of second ACL injuries 2 years after primary ACL reconstruction and return to sport. Am J Sports Med. 2014;42(7): 1567–73. Study looks at the risk on further injury to both the ipsilateral and contralateral knees for up to 2 years following ACL reconstruction. 33. Decker MJ, Torry MR, Noonan TH, Sterett WI, Steadman JR. Gait retraining after anterior cruciate ligament reconstruction. Arch Phys Med Rehabil. 2004;85(5):848–56. 34. Ernst GP, Saliba E, Diduch DR, Hurwitz SR, Ball DW. Lower extremity compensations following anterior cruciate ligament reconstruction. Phys Ther. 2000;80(3):251–60. 35. Mattacola CG, Perrin DH, Gansneder BM, Gieck JH, Saliba EN, McCue FC 3rd. Strength, functional outcome, and postural stability after anterior cruciate ligament reconstruction. J Athl Train. 2002;37(3):262–8. Le lesioni meniscali sono molto comuni.
Come ti ho già detto in questo articolo ogni ginocchio ha due menischi che fungono, tra le altre cose, da “ammortizzatori”. Possono lesionarsi a causa di una progressiva degenerazione, oppure possono strapparsi a causa di un trauma o di un infortunio sportivo. Il trattamento di una lesione meniscale dipende dal tipo lesione stessa, indipendentemente dal fatto che tu abbia o meno artrosi e dalla natura dei tuoi sintomi. Purtroppo ancora oggi molte persone non capiscono perché molte lesioni del menisco non richiedano un intervento chirurgico. Avere una solida comprensione di ciò che fa il menisco e del perché alcune (molte…!) lesioni non richiedono un intervento chirurgico dovrebbe essere di grande aiuto nell'assicurare il processo decisionale chirurgico. Le lesioni meniscali sono una fonte molto comune di gonalgia (dolore al ginocchio). Sono anche comunemente riscontrate su risonanza magnetica eseguita spesso per altri motivi, e non sono necessariamente la causa del tuo dolore. Nonostante ciò, molte persone ogni giorno entrano in ambulatorio chiedendo se è sempre necessario un intervento chirurgico per la loro lesione meniscale. In questo post, cercherò di spiegarti, come al solito in modo quanto più chiaro e sintetico questi argomenti:
Andiamo a vedere!!! Lesioni meniscali Cos'è un menisco? È un disco cartilagineo che si trova nell’articolazione del ginocchio, compreso tra il femore sopra e la tibia sotto. Ce ne sono in realtà due. Ne abbiamo uno sul lato interno del ginocchio che chiamiamo menisco mediale e uno sul lato esterno del ginocchio che chiamiamo menisco laterale (vedi l'immagine di questo articolo). Questi due dischi funzionano come ammortizzatori o cuscini per minimizzare lo stress su un altro tipo di cartilagine che abbiamo nel ginocchio che chiamiamo cartilagine articolare. La cartilagine articolare è la cartilagine che effettivamente ricopre le estremità delle ossa che formano un’articolazione. Se uno o entrambi i menischi non sono presenti o sono lesionati, la cartilagine articolare subirà un aumento dello stress meccanico che porterà alla sua progressiva degenerazione ed infine, potenzialmente, ad un ginocchio artrosico. Le lesioni meniscali però non sono affatto l'unica causa dell'osteoartrosi. Tuttavia, sono certamente un contributo significativo. Perché si lesionano i menischi? Durante la mia attività visito molti pazienti ogni settimana che presentano dolore al ginocchio ed una buona parte di loro presenta una lesione meniscale. Perché / Come facciamo a lesionarci i menischi? Perché questi piccoli dischi si “rompono” così facilmente una volta raggiunta la quarta / quinta decade di vita ed oltre? Il nostro tessuto meniscale non è rigenerativo. È simile al nostro cervello o ai nostri tessuti cardiaci. Se abbiamo un infarto o un ictus, non rigeneriamo quelle aree del nostro cuore o del nostro cervello. Si formano semplicemente cicatrici. Eppure se tagliamo la nostra pelle, la nostra pelle guarisce. Il nostro tessuto cutaneo è rigenerante, lo stesso con alcuni muscoli e molti altri tessuti nel nostro corpo. Il tessuto meniscale ha pochissimi meccanismi per ripararsi. Pertanto, ogni passo che hai compiuto, ogni torsione che hai fatto, ogni volta che ti sei inginocchiato o accovacciato, hai messo grande forza su quel menisco che piano piano di logora ed infine, anche con un semplice o insignificante trauma, si rompe. Questo è il motivo per cui la maggior parte delle lesioni viene definita "degenerativa". Molto spesso il paziente riferisce un improvviso dolore mentre si stava inginocchiando per fare qualcosa, magari raccogliere un mazzo di chiavi… Perché una lesione del menisco fa male? Il tipico paziente con una lesione al menisco non ha molto dolore quando cammina normalmente in linea retta. A volte fa comunque male, dipende dalle dimensioni della lesione ma, di solito, tollera molto bene il camminare in un'unica direzione. I pazienti con lesioni meniscali si lamentano spesso di un dolore che compare quando salgono e, soprattutto, scendono le scale. Quando deve alzarsi da una posizione seduta. Quando devono girarsi o ruotare, e, se la lesione del menisco è grande, si lamentano che il ginocchio cede o si sentono instabili. Altri necessitano di dormire con un cuscino tra le gambe durante la notte. Il menisco di per se non produce dolore. Però, avendo rapporti molto stretti con la membrana sinoviale, molto ricca di innervazione, quando questa viene irritata de un menisco che si muove in modo anomalo a causa di una lesione allora si produce dolore. Altre volte il menisco lesionandosi produce un corpo libero che quando si interpone in articolazione fa male. Quali tipo di lesioni meniscali esistono? La prima grande distinzione è tra lesioni acute e degenerative. La maggior parte sono lesioni degenerative. Ciò significa che quando guardi il disco cartilagineo, i bordi sono semplicemente sfilacciati. Il tessuto si è usurato da anni e anni di utilizzo esattamente come le parti meccaniche di un motore, si usurano! Diversa è la lesione acuta, ovvero una lesione a seguito di un chiaro trauma in un menisco precedentemente sano. Queste possono avere forme e schemi diversi. Il tipo di lesione, la sua conformazione, la sua estensione e la sintomatologia ne determineranno il trattamento. Trattiamo i pazienti, NON i risultati della risonanza magnetica… Molti pazienti con dolore da lesione meniscale miglioreranno entro poche settimane...in molti casi, non c'è bisogno di affrettarsi per un intervento chirurgico.
allora perché si dovrebbe considerare la chirurgia del menisco una necessità? Non tutte le "lesioni" richiedono un intervento chirurgico. Ancora una volta, noi medici dobbiamo trattare il paziente e non la malattia o la risonanza magnetica. Prendi in considerazione questo articolo che ha dimostrato che una chirurgia finta (incisioni praticate, ma senza eseguire nulla a livello intrarticolare) non era migliore del trattamento di una lesione del menisco quando il paziente aveva una lesione degenerativa. Inoltre molti studi dimostrano che una lesione degenerativa può essere trattata con terapie fisiche, infiltrative e fisioterapia. Come vengono trattate le lesioni meniscali? Se soffri di dolore al ginocchio e ti è stata riscontrata una lesione degenerativa del menisco, di solito consiglio ai pazienti semplicemente di aspettare. Molte volte i sintomi scompariranno. Se si subisce un trauma e si ha una lesione instabile, es. una lesione orizzontale, radiale o un flap mobile - queste lesioni tendono a rimanere fastidiose. Se dopo quattro, cinque, sei settimane, hai ancora lo stesso grado di disagio e una netta riduzione della qualità della vita, allora potresti essere un buon candidato/a per un intervento chirurgico, che chiamiamo artroscopia. La terapia fisica, infiltrativa e la fisioterapia può aiutare chi ha le ginocchia percepite instabili o deboli e può aiutare chi ha un gonfiore significativo a recuperare movimento, stabilità e forza. La terapia può essere utile prima dell'intervento (pre-abilitazione), anziché chirurgica o dopo l'intervento chirurgico. Molti pazienti sentono che un tutore a manicotto compressivo li fa sentire meglio e migliora il loro senso di stabilità. Tutte le lesioni meniscali richiedono un'artroscopia? Cos'è esattamente un'artroscopia? Fondamentalmente, un'artroscopia comporta portare il paziente in sala operatoria, eseguire un’anestesia (generalmente spinale) e poi posizionare una videocamera in fibra ottica nel ginocchio attraverso un'incisione da di circa mezzo centimetro. Quindi ispezioniamo l'intera articolazione fino a trovarela lesione che verrà rimossa o riparata a seconda dei casi. La maggior parte delle procedure richiede 15-45 minuti e puoi andare a casa lo stesso giorno. Se sia possibile o meno tornare allo sport presto dipenderà da quale procedura è stata eseguita - riparazione / rimozione (meniscectomia). Quindi, se hai una lesione al menisco, non è tutto negativo! Molte lesioni non richiedono un intervento chirurgico al menisco. Altre sono riparabili. Altre ancora, la parte lesionata viene semplicemente rimossa. Cerchiamo di riparare - o suturare - le lesioni del menisco ogni volta che è possibile - ma solo alcune lesioni sono di fatto riparabili. Un avvertimento: se hai una lesione meniscale soffri di instabilità, stai molto attento alle tue attività. C’è anche il rischio che un nuovo trauma peggiori il quadro producendo altre lesioni o peggiorando quella procurata. Se hai sintomi di instabilità, assicurati sempre di eseguire le tue normali attività con un occhio di riguardo senza esporti a possibili nuovi traumi. Ricordati, la chirurgia meniscali non è un'emergenza chirurgica, prendi il tuo tempo e rifletti sul da farsi. |


 Feed RSS
Feed RSS
