|
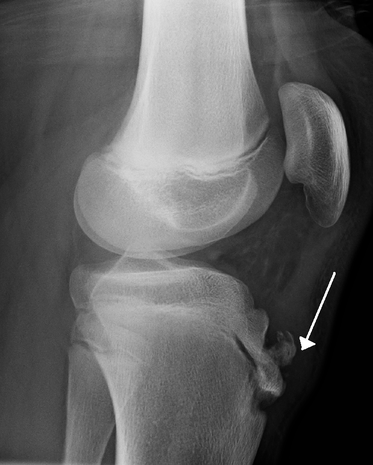
Erano gli inizi del 1900 quando due medici notarono indipendentemente l’uno dall’altro una sintomatologia comune in alcuni loro pazienti adolescenti. In particolare questi giovani lamentavano dolori centrati sul tubercolo tibiale anteriore mentre erano intenti in attività quali salto e corsa. I due medici in questione erano il Dr. Osgood ed il Dr. Schlatter, i quali poi, avrebbero prestato il loro nome alla nota patologia, oggi anche nota come osteocondrosi del tubercolo tibiale. Attualmente sappiamo che la malattia di Osgood–Schlatter ha caratteristiche autolimitanti e la sua eziopatogenesi è una apofisite da trazione dell’apofisi tibiale anteriore causata dal continuo reclutamento del muscolo quadricipite femorale e del suo tendine rotuleo nella zona inserzionale. A questa già nota causa, in recenti studi si è dimostrato come anche l'accorciamento del muscolo retto femorale sia uno dei principali fattori associati alla patologia. Epidemiologia In studi recenti non vengono evidenziate differenze significative nella prevalenza della malattia tra maschi e femmine.Il range di età più frequente è tra gli 8-13 anni nelle ragazze e tra i 12 ed i 15 anni nei ragazzi, colpendo il 21% degli adolescenti che praticano sport. Nel 20-30% dei casi la patologia si presenta bilateralmente. Eziologia La teoria più accreditata vede come processo di base quello infiammatorio, dettato dall’overuse dell’apparato estensore. La patogenesi deriva da una serie di microavulsioni nella tuberosità tibiale nella giunzione tendine-cartilagine-osso. Se i pazienti affetti continuano le attività sportive, le microavulsioni aumentano nel tempo generando anche un frammento separato del tendine rotuleo che porta a un tipo di dolore cronico da mancata consolidazione. Clinica La diagnosi si base essenzialmente sulla raccolta anamnestica e sull’esame obiettivo. I pazienti lamentano dolore correlato all'attività, focalizzato sul tubercolo tibiale e sul terzo distale del tendine rotuleo. Il dolore, che si verifica con le attività e diminuisce con il riposo, è in genere il sintomo principale di presentazione della patologia. In genere è presente durante attività quali corsa e salto dove si carica il ginocchio in flessione, portando ad una contrazione eccentrica del quadricipite. Durante l’esame obiettivo locale si può notare dolorabilità alla digitopressione locale, tumefazione ed ispessimento del tendine rotuleo, infine è possibile notare un ingrossamento della tuberosità tibiale. Quando la diagnosi è fatta su una patologia cronicizzata, alla digitopressione sul tubercolo è possibile apprezzare una massa irregolare sull’apofisi tibiale anteriore. Le patologie da porre in diagnosi differenziale sono: osteocondrite dissecante, sindrome di Sinding-Larsen–Johansson, sindrome femoro-rotulea, condromalacia rotulea, frattura/avulsione della TTA, borsite della zampa d’oca, tumori o infezioni. Se il dolore si esacerba durante la notte o durante il riposo, è necessario prendere in considerazione una diagnosi differente e dovrebbero essere eseguite delle radiografie. Imaging Come abbiamo precedentemente visto, spesso l’esame obiettivo ed una corretta anamnesi sono sufficienti a porre la diagnosi. Una valutazione radiologica (la proiezioni laterale è più utile) può mostrare ossificazione superficiale nel tendine rotuleo e tumefazione dei tessuti molli anteriormente alla tuberosità tibiale mentre la frammentazione della TTA è un segno di patologia già cronicizzata (fig.1). Trattamento conservativo Il trattamento della Osgood-Schlatter è guidato dalla severità dei sintomi. Sappiamo che la patologia ha caratteristiche autolimitanti e generalmente si risolve con la maturità scheletrica. Il giovane paziente va avvertito che il miglioramento può essere graduale e che la condizione può ripresentarsi per 12-18 mesi prima della risoluzione completa al raggiungimento maturità scheletrica che correla con la chiusura dell’apofisi. La terapia si base sostanzialmente sul riposo, una breve immobilizzazione, ed astensione di tutte le attività che generano dolore. Vanno inoltre vietate tutte quelle situazioni in cui è presente contrazione eccentrica del quadricipite. Se strettamente necessario si può prescrivere per brevi periodi l’assunzione di FANS. Per mantenere un accettabile stato di forma cardiovascolare possono essere concesse attività senza impatto, tra cui nuoto e bici affiancando esercizi per il mantenimento del ROM e stretching della muscolatura posteriore e degli ischiocrurali. I pazienti con sintomatologia ricorrente devono essere regolarmente seguiti con valutazioni cliniche e radiologiche durante tutto il periodo di trattamento. Infine va tenuto presente che, nonostante le misure conservative, fino al 10% dei pazienti può manifestare sintomi anche successivamente in età adulta. Trattamento chirurgico Il trattamento chirurgico è da destinarsi solo a quei rari casi di pazienti con sintomatologia algica imponente e non remittente nonostante le misure conservative. E’ stato infatti descritto come la rimozione della frammentazione nei pazienti immaturi porta alla fusione prematura del tubercolo tibiale. Altro gruppo di pazienti dove la chirurgia può avere spazio è quello degli adulti ai quali i postumi della patologia genera ancora dolore. Le procedure chirurgiche comprendono perforazioni del tubercolo, rimozione dei frammenti liberi, innesti di osso autologo, l'escissione della tuberosità tibiale o la sequestrectomia. Letture consigliate:
Il piede piatto (o sindrome pronatoria) è una delle evenienze che portano più spesso i genitori a consultare un ortopedico per il loro figlio/a.
Ho scritto volontariamente “evenienze” proprio per non usare la parola “patologia” ... Tutti i bambini nascono con i piedi piatti, si tratta di un fenomeno fisiologico. Durante l’accrescimento il bambino, mentre sta imparando a camminare, ha bisogno di una base di appoggio più ampia, pertanto in questa fase il piede piatto offre un vantaggio e non è da considerarsi patologico. Fino a circa 8 anni, la mancanza dell’arco plantare spesso è solo una situazione di passaggio e, con la crescita, la volta del piede assume la sua normale curvatura ed il piede inizia progressivamente ad assumere l'aspetto del piede dell'adulto. Per cominciare a chiarire qualche dubbio cominciamo con una definizione di piede piatto flessibile: È una condizione del piede che presenta una riduzione della volta plantare longitudinale durante il carico, accompagnata da un'estensione dorsale limitata, un tendine di Achille accorciato, una posizione in valgo del retropiede e iperpronazione dell'avampiede. Tuttavia, il piede rimane flessibile e l'arco mediale può essere ripristinato mediante una manovra di varizzazione del tallone. Visita ortopedica Spesso alla visita i bambini sono asintomatici e la preoccupazione principale dei genitori è la forma del piede durante il cammino e le preoccupazioni dei genitori per i potenziali danni futuri. La sfida più importante per il medico è quindi quella di distinguere una condizione che può avere una storia naturale benigna da quelle che possono causare disabilità futura se non trattate. La visita è di fondamentale importanza proprio per discriminare un piede piatto flessibile da altre patologie a prognosi meno favorevole. Importante è esaminare il paziente sia seduto che in piedi. Il piede piatto infatti può essere una deformità dinamica che spesso viene smascherata durante la marcia. Il paziente deve essere osservato camminare a piedi nudi per valutare l'instabilità e l'asimmetria della marcia. È anche necessario osservare le suole delle scarpe del giovane paziente per identificare un’eventuale usura asimmetrica. Quando il paziente è in stazione eretta si osserva la presenza (o assenza) dell'arco longitudinale mediale, la prominenza dell'osso navicolare e della abduzione del mesopiede infine, l’allineamento del calcagno. I bambini spesso si presentano con un valgismo del retropiede. Vanno inoltre valutati i tessuti molli ed in particolar modo in questo caso deve essere valutata la rigidità del tendine di Achille, del muscolo gastrocnemio e del tendine tibiale posteriore. Esami diagnostici Nella maggior parte dei casi non è necessario nessun esame di approfondimento. Le radiografie standard di routine non sono essenziali per la diagnosi. Tuttavia, dovrebbero sempre essere richieste per valutare con maggiore precisione un dolore non caratteristico, la flessibilità ridotta e per una eventuale pianificazione chirurgica. Le proiezioni fondamentali sono la antero-posteriore (AP) in carico, laterale ed obliqua sia del piede che della caviglia. Quante volte ci siamo sentiti dire da ragazzi o ai nostri figli "Questo è un dolore dovuto alla crescita"?!
Perché le ginocchia crescendo posso far male? Cosa sono questi dolori d'accrescimento? Partiamo con una definizione: I dolori d'accrescimento si riferiscono a dolori che si verificano spontaneamente e sporadicamente durante la prima infanzia, di solito la notte, agli arti inferiori, prevalentemente nelarea del ginocchio. Entrambi i lati in genere sono affetti. Caratteristiche clinico / epidemiologiche I dolori "d'accrescimento" sono un poco indagati e caratterizzano un fenomeno che si verifica durante la prima infanzia. Bambini tra i 3 e gli 8 anni si sveglia durante la notte lamentandosi di un dolore, solitamente nella zona del ginocchio, ma anche occasionalmente nella parte inferiore della gamba o del piede. Di solito solo un lato alla volta è doloroso, sebbene anche l'altro lato possa causare sintomi nei giorni successivi. In un recente studio il dolore si manifestava settimanalmente nel 45% e mensilmente nel 35% dei casi. I lati erano entrambi dolorosi nell'80% dei pazienti. Cause Le cause di questi dolori d'accrescimento non sono completamente comprese. L'idea comune è che la crescita sia responsabile dei sintomi non è completamente convincente dal momento che la crescita rimane relativamente costante durante la prima infanzia e non si verifica in picchi come i genitori ripetutamente affermano. D'altra parte, il fatto che i dolori si verificano nella zona epifisaria (femore distale e tibia prossimale), dove avviene la maggior parte della la crescita, suggerisce che l'aumento di altezza è responsabile del dolore. Però la maggiore crescita in lunghezza nelle ossa lunghe si verifica a circa 10 anni, cioè piuttosto tardi rispetto al periodo dei "dolori d'accrescimento". La crescita cellulare è più pronunciata durante la notte che durante il giorno poiché l'ormone della crescita è secreto principalmente durante la notte. Questo spiegherebbe l'avvenimento notturno dei dolori. Dal momento che questa condizione è innocua e non ha conseguenze negative, non c'è un forte incentivo a indagare l'eziologia (le cause) con rigore scientifico. Diagnosi Le diagnosi differenziali più importanti da prendere in considerazione nei dolori delle crescita sono i tumori e l'infiammazione. Se i dolori si verificano alternativamente a destra ed a sinistra, e se l'età del bambino è tipica e le ginocchia sono clinicamente normali (range di movimento normale, nessun arrossamento o gonfiore), non sono necessarie ulteriori indagini diagnostiche, cioè non è necessario eseguire raggi X, risonanze magnetiche e TAC. Se i dolori si verificano costantemente su un lato, una radiografia è indicata così come un approfondimento con TAC o RM se permangono dubbi. Trattamento Il trattamento più importante è ATTENZIONE - ATTENZIONE... coccole e cure amorevoli da parte dei genitori e di tutti coloro che stanno attorno al figlio!!! Oltre al dolore, i bambini a questa età sperimentano spesso ansia durante la notte ed è importante per la madre, o il padre, confortare e stare con il proprio bambino. Se sono necessari farmaci, devono essere preferiti anti-infiammatori locali da eventualmente spalmare (es. creme antifiammatorie) che permettono un contatto fisico dato dal massaggio rispetto alla bustina o alla pillola da inghiottire. La somministrazione orale di magnesio sembra produrre un effetto benefico. |



 Feed RSS
Feed RSS
